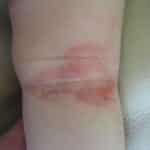
Kurz erklärt: Habe ich Neurodermitis? Symptome, Diagnose und Behandlung
- Definition: Eine im Kindesalter auftretende und in der Pubertät rückläufige chronische, entzündliche Hauterkrankung, die meist in den Ellenbeugen und in Kniekehlen auftritt. Man unterscheidet zwischen allergisch und nicht-allergisch bedingter Neurodermitis.
- Symptome: Schuppige und trockene Hautstellen, die manchmal auch mit Krusten versehen sind. Die Haut zeichnet sich meist durch ein lederartiges Erscheinungsbild aus. Typischerweise tritt ein starker Juckreiz auf.
- Ursachen: Für Neurodermitis sind sowohl genetische als auch umweltbedingte Faktoren ursächlich. Häufig reagiert das Immunsystem zu stark. Dadurch kommt es zu einem gestörten Hautbild. Allergien, wie z.B. Tierhaarallergien, können ebenfalls Neurodermitis begünstigen.
- Diagnose: Krankheitsgeschichte, körperliche Untersuchung, Allergie-Test, Bluttest.
- Therapie: Wichtig bei der Behandlung von einer Neurodermitis ist die reizlose Basistherapie. Ureahaltige (Harnstoff) Cremes, Seifen, Waschmittel etc. werden vom Hautarzt empfohlen. Sie begünstigen den Therapieerfolg. Atmungsaktive Kleidung und die strikte Allergenvermeidung sind ebenfalls empfehlenswert. Je nach Schweregrad können kortisonhaltige Medikamente (Tabletten, Salben etc.) zum Einsatz kommen.
Was für Symptome hat man bei Neurodermitis?
Im Vordergrund der Erkrankung steht ein starker Juckreiz. Ein atopisches Ekzem zeichnet sich durch schuppige, lederartige und sehr trockene Haut aus. Zudem können nässende und/oder mit Krusten belegte Hautveränderungen auftreten. Je nach Alter kann das Erscheinungsbild variieren:
- Säuglingsalter: Über 75% der PatientInnen haben bereits Hautveränderungen im Säuglingsalter mit starkem Juckreiz. Hauptsächlich sind das Gesicht und der Körperstamm betroffen. Ein ausgeprägter Milchschorf auf der Kopfhaut ist meistens ein erstes Anzeichen für eine beginnende Neurodermitis .
- Kindesalter: Die Gelenkbeugen, wie z.B. Ellenbeuge, Kniekehle sind im Kindesalter hauptsächlich betroffen. Oft haben Kinder sogenannte Glanznägel, die durch Kratzen aufgrund des starken Juckreizes entstehen.
- Erwachsenenalter: Neurodermitis kann sehr unterschiedlich ausfallen: Von einem minimalen Befall (lokal, z.B. von Lidern, Genitalien, Händen und Nacken) bis hin zum Befall des gesamten Körpers ist alles möglich.
Ist nur der Hals-Kopf-Bereich betroffen, spricht man von Head-Neck-Dermatitis. Diese wird vermutlich durch eine vermutlich allergische Reaktion auf einen Hefepilz (MaIassezia-Spezies) verschlimmert.
In der Winterzeit leiden viele PatientInnen unter den Hautveränderungen vor allem an Händen und Füßen aufgrund der z.B. trockenen Heizungsluft. Dies wird in der Medizin als atopisches Hand-Fuß-Ekzem bezeichnet.
Bilder von Neurodermitis
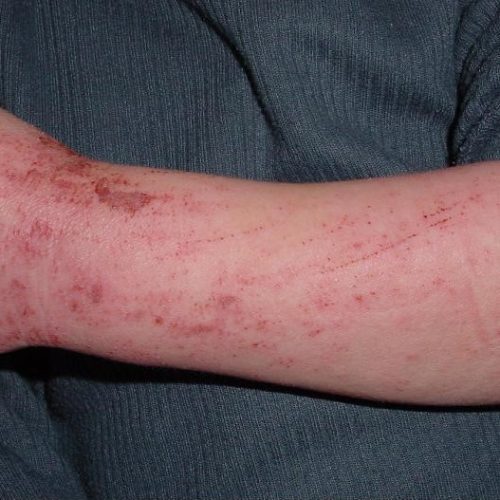
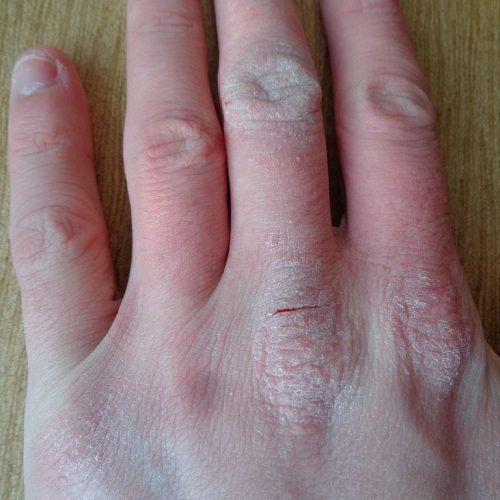
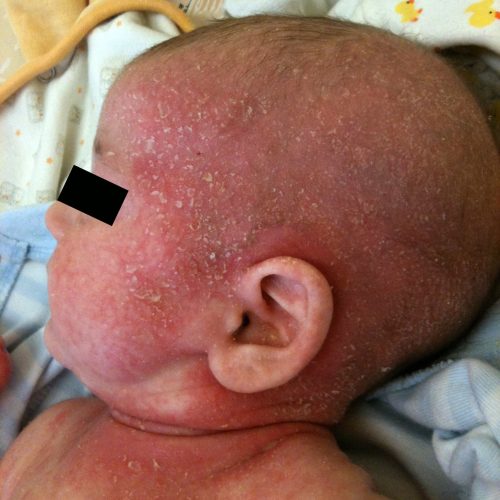
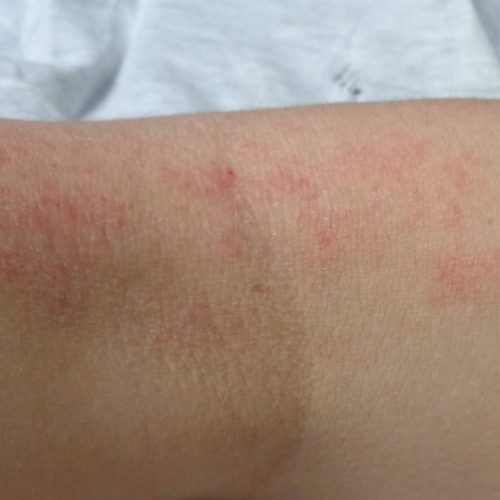
Diagnose: Wie erkennen ÄrztInnen Neurodermitis?
Bei dem atopischen Ekzem handelt es sich um eine Blickdiagnose. Das heißt, der Arzt oder die Ärztin kann oft anhand der Krankengeschichte, der befallenen Körperregionen und der Eigenschaften des Hautausschlages die Diagnose stellen. Bei Verdacht auf eine bestehende Allergie als Ursache, kann ein Allergie-Test durchgeführt werden. Eine Blutuntersuchung kann zusätzlich helfen, eine allergische von einer nicht-allergischen Form zu unterscheiden. Bestimmte Antikörper (sog. IgE-Antikörper) gegen ein spezifisches Allergen können so ausfindig gemacht werden.
In unserer digitalen Hautarztpraxis doctorderma diagnostizieren und behandeln unsere DermatolgInnen täglich viele PatientInnen mit Neurodermitis – ganz ohne Termin und Videogespräch.
Was verursacht Neurodermitis?
Die Ursachen und Auslöser von Neurodermitis sind sehr komplex. Ein Zusammenspiel von genetischen, immunologischen und umweltbedingten Faktoren hat jedoch eine wichtige Rolle in der Entstehung der Krankheit. Viele Menschen mit Neurodermitis haben einen Gendefekt in der äußeren Hautschicht (Epidermis), die einen Schutz gegen Umweltfaktoren darstellt. Die Barriere-Funktion dieser Hautschicht ist bei den Betroffenen beeinträchtigt. Dies führt wiederum zu vermehrtem Wasserverlust über die Haut sowie zu einer erhöhten Anfälligkeit für Hautinfektionen. Häufig reagiert das Immunsystem zu stark. Dadurch kommt es zu einem gestörten Hautbild. Man unterscheidet zwischen allergisch und nicht allergisch bedingter Neurodermitis. 60 – 70% der PatientInnen leiden unter der allergisch bedingten Variante. Auslösende Stoffe hierfür können sein:
- Pollen
- Tierhaare
- Hausstaubmilben
- Duftstoffe
- Nickel
Therapie: Wie behandelt man Neurodermitis?
Neurodermitis ist eine chronische Erkrankung. Sie kann sich im Laufe des Lebens zurückbilden. Allerdings ist Neurodermitis mit den heutzutage bekannten Therapien nicht heilbar. Die Behandlungsmaßnahmen dienen in erster Linie zur Symptomlinderung und zur Verlängerung der symptomfreien Phasen.
Basistherapie: Was kann man selbst tun?
Bei Neurodermitis ist es empfehlenswert, die Hautbarriere durch Basistherapiemaßnahmen aufzubauen. Wichtig ist die reizlose Reinigung der Haut mit z.B.mit 5-10% Urea-haltigen Waschlotionen und mit anschließender rückfettender Pflege, ebenfalls Urea-haltig.
Auf Seifen-, Wasch- und Spülmittel sollte weitestgehend verzichtet werden. Auch das Tragen von Wolle wird von vielen PatientInnen als sehr unangenehm empfunden. Es sollte deshalb vermieden werden. Schwitzen kann zu vermehrtem Juckreiz führen. Daher empfiehlt sich das Tragen atmungsaktiver Kleidung. Bei bekannten Allergenen sollte eine strikte Allergenvermeidung eingehalten werden.
Lokaltherapie einer Neurodermitis
Bei einer leichteren Form der Neurodermitis ist die Lokaltherapie meist ausreichend. Kortisonhaltige Cremes in Kombination mit feuchten Umschlägen aus kaltem Schwarztee sind die ersten Schritte der Lokaltherapie.
Bei einem akuten Ekzem ist die Anwendung des Enzyms Calcineurin-Inhibitoren (spielt eine wichtige Rolle bei der Regulation des Immunsystems) angezeigt. Typische Arzneistoffe sind Pimecrolimus und Tacrolimus. Die Therapieform ist auch über einen längeren Zeitraum anwendbar. Es werden keine Hautverdünnerungen verursacht, anders als bei kortisonhaltigen Mitteln. Tacrolimus kann innerhalb der ersten ein bis zwei Wochen zweimal täglich aufgetragen werden. Anschließend wird die Anwendungsfrequenz über wenige Tage bis Wochen kontinuierlich reduziert.
Prophylaktische Therapie einer Neurodermitis
Ein häufiges Anwendungsschema ist auch die prophylaktische Therapie einer Neurodermitis mit Calcineurin-Inhibitoren oder kortisonhaltigen Mitteln. Ein- bis zweimal pro Woche sind die Cremes bei dieser Therapieform trotz fehlender Ekzeme anzuwenden. So wird das Risiko eines Wiederauftretens reduziert.
Lichttherapien mit mehrmals wöchentlichen UV-B-Bestrahlungen können Neurodermitis-Ekzeme ebenfalls verbessern. Die Therapieform kommt aber immer seltener zur Anwendung. Sie ist sehr zeitintensiv und kann eine Hautschädigung, wie z.B. bei einem starken Sonnenbrand, hervorrufen.
Der Juckreiz ist gut durch Antihistaminika Tabletten (z.B. Desloratadin, Cetirizin, Levocetirizin) zu lindern. Eine längere Einnahme von Antihistaminika ist bedenkenlos möglich.
Neurodermitisschub behandeln
Kortisonhaltige Tabletten lindern einen starken, einmaligen Neurodermitisschub. Eine medikamentöse Dauertherapie wird von HausärztInnen empfohlen, wenn die anderen Therapiemöglichkeiten keinen Erfolg gebracht haben.
In den letzten Jahren haben sich die Therapiemöglichkeiten der Neurodermitis deutlich verbessert. Häufig wird heute der Antikörper-Wirkstoff (Dupixent) eingesetzt. Die Antikörper greifen in eine überhöhte Immunsystemreaktion ein. Des Weiteren hemmen sie bestimmte Botenstoffe, z.B. Interleukin-4 und Interleukin-13. Eine Therapie mit Dupixent ist ab dem 6. Lebensjahr zugelassen. Die Antikörper werden mit einer Spritze unter die Haut injiziert.
Moderne Neurodermitis-Medikamente sind die JAK (Januskinase)-Inhibitoren. Sie werden bei mittelschwerer bis schwerer Neurodermitis eingesetzt.
Ein lange bekanntes und wirksames Medikament ist zudem Ciclosporin. Die Wirkung beruht auf der Unterdrückung des Immunsystems. Die Ciclosporin-Einnahme ist für circa zwei Jahre vorgesehen. Eine längere Anwendungsdauer kann langfristige Nebenwirkungen an bestimmten Organen verursachen.
Was ist Neurodermitis?
Neurodermitis (auch atopisches Ekzem oder atopische Dermatitis) ist eine chronische, entzündliche Hauterkrankung. Sie geht meist mit trockener, schuppiger Haut und starkem Juckreiz einher und heilt in der Regel spontan ab. Allerdings werden oft wiederkehrende Hautbeschwerden beobachtet. Ein atopisches Ekzem manifestiert sich meist in den ersten Lebensjahren und bessert sich im Laufe der Zeit. Häufig haben die Kinder von Eltern mit Neurodermitis bzw. Asthma bronchiale ein höheres Erkrankungsrisiko. Neurodermitis hat einen wechselhaften Verlauf mit vielen Rezidiven und beschwerdefreien Intervallen.
So kann doctorderma helfen: Bei Neurodermitis handelt es sich in den meisten Fällen um eine Blickdiagnose. Starte jetzt die Online-Behandlung und erhalte von unseren FachärztInnen eine Diagnose innerhalb von 24 Stunden!
Wie kann ich einen Ausbruch verhindern?
Um einem Neurodermitis-Schub vorzubeugen, kannst du folgende Maßnahmen ergreifen:
- Meide warme und kalte Temperaturen, starke Temperaturschwankungen und trockene Luft.
- Meide Schwitzen.
- Meide Stress.
- Meide die Exposition zu bestimmten Chemikalien: Waschmittel, Parfüm, Make-up, Seife.
- Meide bestimmte Stoffe wie Wolle oder Kunstfasern (z. B. Polyester).
Ist Neurodermitis ansteckend?
Nein. Neurodermitis ist nicht ansteckend. Eine genetische Veranlagung ist die Ursache für die Krankheit. Neurodermitis tritt häufig bei Menschen mit Allergien auf.
Was ist ein Neurodermitis Schub?
Des Öfteren treten bei genetisch bedingter Neurodermitis Schübe auf. Die akute Verschlechterung der Beschwerden bei einer chronischen Erkrankung bezeichnet man als Schub. Diese werden von sogenannten Triggern ausgelöst:
- Verzehr von bestimmten Nahrungsmitteln (besonders häufig bei Kleinkindern)
- Irritationen durch Kratzen
- Kratzige Wolle
- Chemisch-reizende Reinigungsmittel
- Psychischer Stress
- Trockene Luft
- Sehr trockene Haut
- Schwitzen bei Wärme
- Bakterielle Infektionen
Ist Neurodermitis eine Allergie?
Nein. Neurodermitis ist keine Allergie. Die Erkrankten neigen allerdings häufig zu Allergien (z. B. Asthma, Heuschnupfen). Bestimmte Allergene lösen oft einen Neurodermitis Schub aus. Bestehende Symptome können sich verschlimmern.
Ist Neurodermitis heilbar?
Nein. Neurodermitis ist nicht heilbar. Durch eine konsequente Behandlung sind die Symptome gut einzudämmen. Die strikte Durchführung der Basistherapie ist wichtig. Sie beinhaltet die richtige Hautpflege.
Hat mein Kind Neurodermitis?
Kinder zeigen eine stärkere Ausprägung der Beschwerden als Erwachsene. Die Erkrankung macht sich meist im Säuglings- und Kleinkindalter durch juckende gerötete Hautschuppungen in den Wangen, im Gesicht sowie auf der Kopfhaut mit Aussparung des Windelbereichs bemerkbar. Rechtzeitige Behandlung und regelmäßige Hautpflege sind essenziell, um Hautentzündungen und weitere Komplikationen wie Hautpilze vorzubeugen.
Keine Zeit viele Monate auf einen Hautarzt-Termin zu warten?
Bei doctorderma erhälst Du schnelle Hilfe von unseren deutschen HautärztInnen: Diagnose und Therapie mit Privatrezept – ganz ohne Termin und innerhalb von 24 Stunden für nur 25€.
Ähnliche Krankheitsbilder
hidden
Über den Autor